- Qué es el exudado y por qué existe
- Composición del exudado: lo que hay dentro
- Tipos de exudado y su significado clínico
- Cómo cambia el exudado con la infección
- El volumen del exudado: cuánto es demasiado y cuánto es poco
- Maceración perilesional: la consecuencia más frecuente del mal manejo
- Cómo elegir el apósito según el exudado
- Bibliografía
El exudado es el primer indicador clínico que evalúas cuando retiras un apósito. Color, consistencia, volumen, olor — cuatro datos que están disponibles antes de que hayas mirado el lecho. Y que dicen más sobre el estado de la herida que el propio lecho en muchos casos.
El problema es que el exudado se describe con términos vagos — «abundante», «purulento», «sucio» — que no comunican nada concreto a quien cura mañana. El exudado tiene una composición, unos tipos bien definidos y un patrón de cambio ante la infección que permite orientar el diagnóstico y guiar la elección del apósito con criterio real.
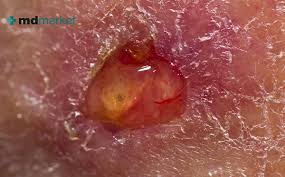
Qué es el exudado y por qué existe
El exudado de la herida es el filtrado que se produce como parte de la respuesta inflamatoria al daño tisular. No es un subproducto accidental — es una parte funcional del proceso de cicatrización. El exudado de una herida que cicatriza correctamente tiene una función activa: transporta células inmunes al lecho, aporta factores de crecimiento que estimulan la proliferación celular, mantiene el ambiente húmedo que la migración epitelial necesita y elimina detritos y bacterias de la superficie.
El problema aparece cuando la cantidad, la composición o el carácter del exudado cambian — porque esos cambios reflejan cambios en el estado de la herida. Un exudado que se vuelve más turbio, más espeso o más abundante sin causa aparente no es «más de lo mismo». Es una señal de que algo ha cambiado en el lecho.
En la herida crónica, el exudado tiene una composición diferente al de la herida aguda. La inflamación crónica produce un exudado con mayor concentración de metaloproteasas de matriz (MMP) — las mismas enzimas que, en exceso, destruyen el tejido de granulación y bloquean la cicatrización. Esa es una de las razones por las que el colágeno exógeno tiene sentido en heridas crónicas estancadas: actúa de señuelo para esas MMP destructoras.
Composición del exudado: lo que hay dentro
El exudado no es simplemente líquido que sale de la herida. Tiene una composición compleja que varía según la fase de cicatrización, el tipo de herida y el estado microbiológico del lecho.
Tipos de exudado y su significado clínico
Cómo cambia el exudado con la infección
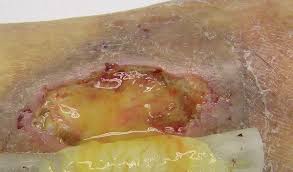
La infección activa cambia el exudado en cuatro dimensiones simultáneas: color, consistencia, volumen y olor. Ningún cambio aislado es diagnóstico — pero la combinación de varios cambios simultáneos en el exudado de una herida que hasta ese momento tenía un patrón diferente es una señal de alarma que hay que evaluar con criterio NERDS/STONEES.
| Parámetro | Herida sin infección | Herida con infección activa |
|---|---|---|
| Color | Transparente, amarillo pálido o ligeramente rosado | Turbio, blanquecino, verde-amarillento, grisáceo |
| Consistencia | Fluido, acuoso, sin grumos | Espeso, viscoso, cremoso o con grumos |
| Volumen | Estable o disminuyendo con la cicatrización | Aumenta de forma inexplicable sin cambio del apósito |
| Olor | Neutro o ligeramente orgánico | Fétido, dulzón (Pseudomonas) o muy intenso (anaerobios) |
| Evolución | Se reduce progresivamente con la cicatrización | Se mantiene o aumenta a pesar del tratamiento |
El volumen del exudado: cuándo es demasiado y cuándo es poco
El volumen del exudado varía según la fase de cicatrización, el tipo de herida y el grado de edema subyacente. No hay un volumen «normal» universal — hay un volumen apropiado para la fase en que se encuentra la herida.
En la fase inflamatoria, el exudado es más abundante — es normal y esperable. En la fase proliferativa, debería ir disminuyendo progresivamente a medida que el tejido de granulación consolida. En la fase de remodelación, el exudado es mínimo. Si en cualquier fase el exudado aumenta de forma inexplicable o no disminuye cuando debería, hay que investigar la causa.
- Exudado muy abundante que no disminuye → causas más frecuentes: edema venoso no controlado, biofilm activo manteniendo inflamación crónica, infección activa, o herida muy grande con superficie de filtración extensa. Primero tratar la causa antes de cambiar el apósito.
- Exudado que aumenta de repente → señal de alarma. Infección emergente, desbridamiento reciente con apertura de planos, o cambio en la vascularización local (empeoramiento del edema venoso, inicio de trombosis). Evaluar en esa misma visita.
- Exudado mínimo o ausente en una herida que debería exudar → puede indicar que la herida está excesivamente seca — el apósito absorbe demasiado o hay isquemia local que reduce la filtración. Un lecho seco no puede cicatrizar. Ver el artículo sobre equilibrio de humedad en heridas.
- Exudado que disminuye progresivamente → signo favorable. Indica que la inflamación se reduce y la herida avanza hacia la cicatrización. Si coincide con reducción del tamaño de la herida, la evolución es la correcta.
Maceración perilesional: la consecuencia más frecuente del mal manejo del exudado
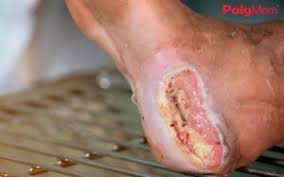
La maceración perilesional es la complicación más frecuente del exceso de exudado mal gestionado. Cuando el apósito se satura y el exudado entra en contacto prolongado con la piel circundante, el estrato córneo se hidrata en exceso, pierde su función barrera, se vuelve blando y frágil — y se convierte en una barrera para la reepitelización en lugar de un sustrato para ella.
Un borde macerado no puede migrar hacia el centro de la herida. Las células epiteliales necesitan una piel perilesional íntegra para avanzar. Si el borde está macerado, la herida puede tener un lecho perfectamente preparado y seguir sin cerrar — porque el problema no está en el lecho sino en los bordes.
El manejo correcto de la maceración perilesional tiene dos componentes: elegir un apósito con mayor capacidad de absorción para que el exudado no desborde, y aplicar barrera protectora en la piel perilesional (película acrílica, crema con zinc, dimeticona) antes de poner el apósito. La barrera protege la piel de los próximos episodios de contacto con el exudado mientras el apósito se satura. Sin barrera, la maceración se repite en cada cura.
Cómo elegir el apósito según el exudado
La elección del apósito basada en el exudado es el criterio más directo y más frecuentemente mal aplicado. El principio es simple: el apósito tiene que absorber el exudado sin secar el lecho — ni dejar que el exudado desborde. Como ya desarrollamos en el artículo sobre cómo elegir apósito según el exudado, la tabla de referencia es la siguiente:
- 1.World Union of Wound Healing Societies (WUWHS). Principles of Best Practice: Wound Exudate and the Role of Dressings. A Consensus Document. London: MEP Ltd; 2007. Consenso internacional sobre composición, tipos y manejo del exudado en heridas crónicas.
- 2.Cutting KF, White RJ. Maceration of the skin and wound bed. 1: its nature and causes. J Wound Care. 2002;11(7):275-278. doi:10.12968/jowc.2002.11.7.26414. PMID: 12168642. Maceración perilesional — mecanismo, causas y consecuencias para la reepitelización.
- 3.Trengove NJ, Stacey MC, MacAuley S, et al. Analysis of the acute and chronic wound environments: the role of proteases and their inhibitors. Wound Repair Regen. 1999;7(6):442-452. doi:10.1046/j.1524-475x.1999.00442.x. PMID: 10633003. Concentración de MMP en exudado crónico vs agudo — diferencias de 10–100 veces.
- 4.Lazaro-Martinez JL, Aragon-Sanchez J, Garcia-Morales E. Antibiotics versus conservative surgery for treating diabetic foot osteomyelitis: a randomized comparative trial. Diabetes Care. 2014;37(3):789-795. Composición del exudado en heridas infectadas vs no infectadas — cambios en neutrófilos y proteínas.
- 5.Schultz GS, Sibbald RG, Falanga V, et al. Wound bed preparation: a systematic approach to wound management. Wound Repair Regen. 2003;11 Suppl 1:S1-28. doi:10.1046/j.1524-475X.11.s2.1.x. PMID: 12654015. Modelo TIME — gestión del exudado como componente de la preparación del lecho.
- 6.White RJ, Cutting K, Kingsley A. Topical antimicrobials in the control of wound bioburden. Ostomy Wound Manage. 2006;52(8):26-58. PMID: 16920999. Cambios en el exudado como indicador de colonización crítica e infección activa.
- 7.Wounds UK. Best Practice Statement: Addressing Complexities in the Management of Venous Leg Ulcers. London: Wounds UK; 2019. Exudado en úlceras venosas — relación con el edema y la compresión terapéutica.
- 8.Sibbald RG, Orsted HL, Coutts PM, Keast DH. Best practice recommendations for preparing the wound bed: update 2006. Adv Skin Wound Care. 2007;20(7):390-405. doi:10.1097/01.ASW.0000281655.65808.d7. PMID: 17620739. Criterios NERDS y STONEES — evaluación del exudado en el contexto de la carga bacteriana.
- 9.European Wound Management Association (EWMA). Position Document: Management of Wound Infection. London: MEP Ltd; 2006. Características del exudado purulento como criterio diagnóstico de infección local.
- 10.Vowden K, Vowden P. Understanding exudate management and the role of exudate in the healing process. Br J Community Nurs. 2003;Suppl:S4-S13. Guía práctica de manejo del exudado — tipos, volumen, apósitos y complicaciones.