Las úlceras venosas son de las heridas más frecuentes en la consulta de enfermería. Y, paradójicamente, también de las que más se infraanalizan en la práctica clínica.
Sabemos que la insuficiencia venosa crónica está detrás. Sabemos que la compresión es fundamental. Sabemos que exudan, se inflaman y recidivan.
Y aun así, muchas se estancan durante meses. No porque falten cosas, sino porque miramos demasiado la herida y poco el proceso biológico que la rodea.
La úlcera venosa es un entorno inflamatorio crónico
Hay un punto que en los libros suele pasar de puntillas. La úlcera venosa no es solo una pérdida de continuidad cutánea. Es un microambiente inflamatorio mantenido en el tiempo — y eso cambia completamente el enfoque terapéutico.
Por eso muchas úlceras venosas no reducen tamaño, mantienen un exudado estable semana a semana, presentan granulación frágil que no progresa y responden poco a cambios en el apósito. No es un fallo de la cura. Es un fallo del contexto biológico. Y el apósito, por bueno que sea, no cambia el contexto.
Biofilm: no es infección, pero sí bloqueo
Otro aspecto que rara vez se explica con la claridad necesaria es el papel del biofilm en la úlcera venosa. Muchas úlceras no tienen signos clásicos de infección, no huelen de forma llamativa, no supuran — y, aun así, permanecen inflamadas y estancadas durante semanas o meses.
La evidencia actual apunta a que el biofilm puede mantener una inflamación de bajo grado persistente, suficiente para impedir la cicatrización sin desencadenar una infección clínica evidente. No hay fiebre. No hay leucocitosis. La herida parece «estable». Pero no progresa.
Esto explica por qué el uso prolongado de antisépticos no desbloquea la evolución, por qué «rotar productos» no cambia nada, y por qué la herida puede parecer razonablemente limpia y seguir estancada durante meses.
La compresión no acompaña el tratamiento — es el tratamiento
Esto conviene decirlo sin rodeos, porque en la práctica clínica rara vez se comunica con esa contundencia.
No un complemento. No «algo más».
El factor tiempo: cuándo replantearse el enfoque
Un aspecto poco enfatizado en la práctica es el factor tiempo. Cuanto más tiempo permanece abierta una úlcera venosa, más se consolida el entorno inflamatorio, más difícil es revertir el desequilibrio biológico y mayor es el riesgo de recidiva una vez que cierra.
Por eso, una úlcera que no muestra cambios claros en 4-6 semanas debería hacer replantearse el enfoque completo — no solo ajustar la cura local. Persistir sin revisar la compresión, la adherencia, el edema, la perfusión y los factores sistémicos es una de las causas más frecuentes de cronificación.
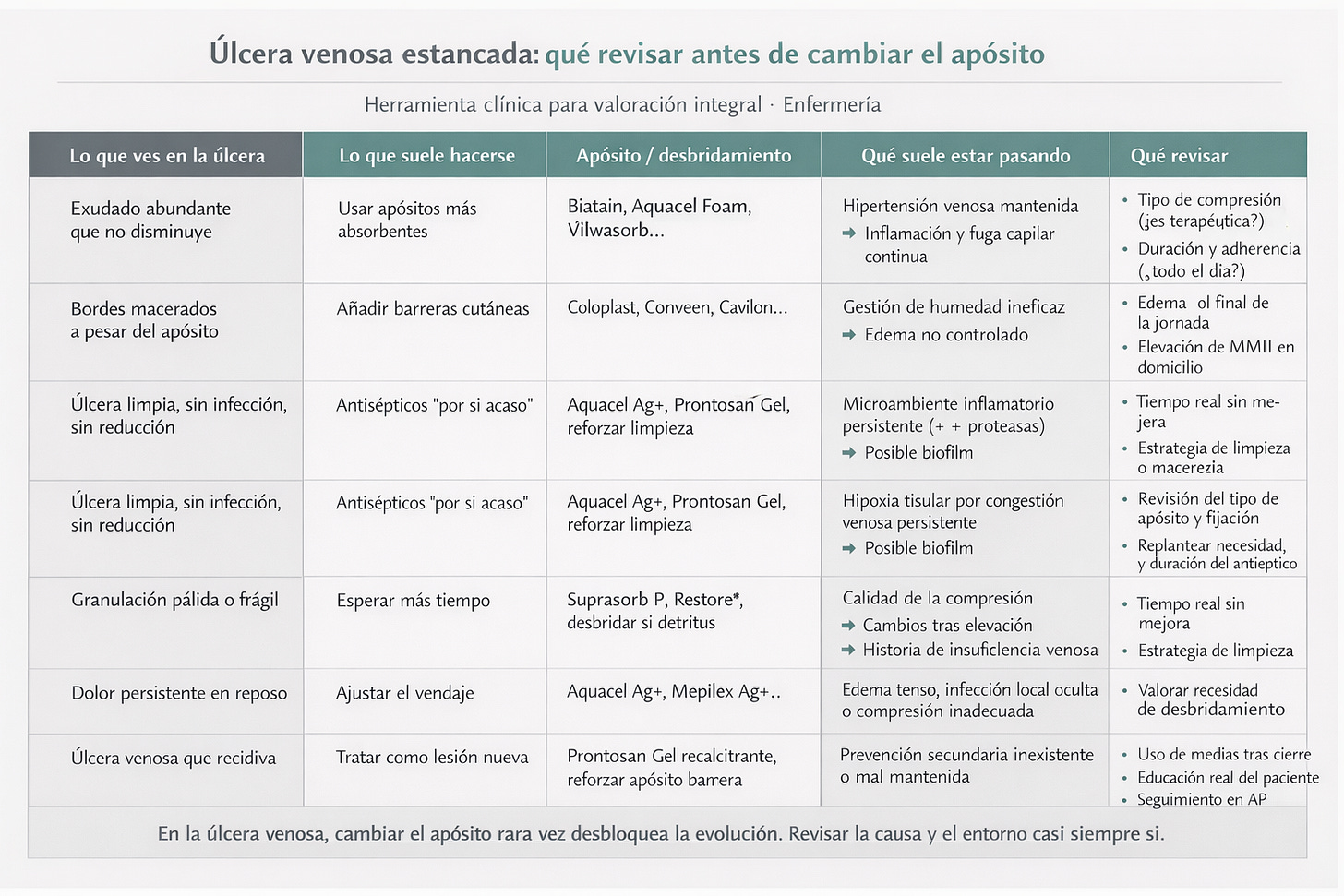
Tabla de valoración práctica antes de cambiar nada local
Antes de modificar la cura local en una úlcera venosa que no avanza, pasa por esta lista en orden. Si algún punto falla, es la prioridad — no el apósito.
| Qué revisar | Por qué importa | Si falla, qué cambiar |
|---|---|---|
| ITB actualizado | Sin ITB no hay decisión informada sobre compresión. En diabético puede ser falsamente normal. | ITB-dedo si hay sospecha de calcificación. Derivación vascular si hay componente arterial. |
| Calidad de la compresión | La compresión «puesta» no equivale a compresión terapéutica. Revisar técnica, presión, ajuste y tolerancia. | Revisar técnica y talla. Valorar cambio de sistema si el actual no es terapéutico. |
| Adherencia real | La bota o venda que se usa 3 horas al día no ofrece efecto terapéutico. Preguntar activamente, no asumir. | Educación activa sobre por qué cada hora sin compresión reinicia el proceso. Explorar barreras reales. |
| Control del edema | El edema persistente mantiene la hipoxia tisular y el microambiente inflamatorio. Compresión insuficiente o inconstante. | ¿Baja el edema al final del día? Si no, la compresión no está funcionando. Revisar el sistema completo. |
| Señales de colonización crítica | NERDS: herida que no avanza, exudado que cambia, granulación frágil, debris aumentado, olor nuevo. | Con ≥2 criterios NERDS: antimicrobial local con objetivo y fecha de revisión. Sin antibiótico sistémico. |
| Factores sistémicos | Nutrición, movilidad, HbA1c, medicación (corticoides, inmunosupresores). Cualquiera puede bloquear la cicatrización. | Coordinación con el equipo médico. El tratamiento local tiene un techo muy bajo si el factor sistémico sigue activo. |
| Tiempo de evolución | Más de 4-6 semanas sin reducir un 40% del área con tratamiento correcto = replantearse el enfoque completo. | No cambiar el apósito. Cambiar el diagnóstico de situación. Valorar derivación a unidad especializada. |
Una úlcera venosa no se estanca por falta de apósitos. Se estanca porque el entorno biológico y hemodinámico sigue siendo hostil.