Hay tres fases de cicatrización. Las estudiaste. Las aprobaste. Y desde entonces probablemente no has vuelto a pensar en ellas.
El problema es que están ocurriendo delante de ti en cada turno. Y si no sabes leerlas, todas tus decisiones — el apósito, el desbridamiento, la frecuencia — van a ciegas.
Hoy vamos a darle una segunda oportunidad a esas tres fases. Pero esta vez con lo que necesitas saber en el turno.

Fase 1 — Inflamatoria (días 1 a 5 en una herida aguda)
El primer objetivo del cuerpo no es cerrar la herida. Es limpiarla. Y para hacerlo, monta una respuesta inmune coordinada que dura días y consume recursos considerables.
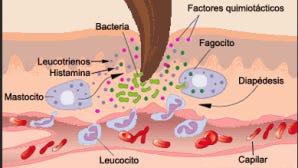
En los primeros segundos tras la lesión, las plaquetas ya están actuando: forman el tapón hemostático provisional y liberan factores de crecimiento — PDGF y TGF-β — que actúan como señales de alarma para reclutar las células que vienen después. Los vasos se dilatan, aumenta la permeabilidad y llegan los neutrófilos en masa para fagocitar bacterias y debris celular. En una herida aguda que va bien, su actividad empieza a decaer al tercer día.
Pero la célula clave de esta fase no es el neutrófilo. Es el macrófago.

Con niveles altísimos de metaloproteasas de matriz (MMPs) que no solo degradan tejido no viable sino también los factores de crecimiento que necesitarías para granular. La herida se autodevora.
Lo que ves en el lecho
Eritema, calor, edema, exudado seroso o serohemático abundante. El lecho puede tener tejido fibrinoso incipiente. Los bordes están edematosos. Si el paciente tiene sensibilidad conservada, hay dolor.
Qué haces tú
Si la herida es aguda y la inflamación está trabajando bien: tu objetivo es no interferir. Ambiente húmedo sin macerar. Evita antisépticos de forma rutinaria — la clorhexidina y la povidona yodada son citotóxicas a las concentraciones habituales y frenan la actividad de los macrófagos que necesitas.
Si la herida es crónica y la inflamación lleva semanas sin resolverse: primero busca qué la está manteniendo — biofilm, tejido necrótico, carga bacteriana crítica, hiperglucemia, inmunosupresión. Sin resolver la causa, cambiar el apósito es reordenar los muebles.
El desbridamiento aquí no es opcional — es el tratamiento. Retira el tejido desvitalizado, bajan las MMPs, suben los factores de crecimiento, y los macrófagos pueden empezar a cambiar su perfil.
Fase 2 — Proliferativa (días 4 a 21 aproximadamente)
Cuando los macrófagos cambian a perfil M2, empiezan a liberar señales que inician la construcción. Esta es la fase más activa y visible — y también en la que más errores se cometen.
Lo primero que ocurre es la angiogénesis. El VEGF estimula a las células endoteliales para que formen nuevos capilares que crecen hacia el interior del lecho, siguiendo el gradiente de oxígeno. Pero hay un matiz que casi nunca se explica: el VEGF no actúa solo. Lo activa la hipoxia local del lecho. Sin oxígeno suficiente — isquemia periférica, anemia grave, tabaquismo activo — el VEGF se libera pero las células endoteliales no responden. Es el mecanismo por el que en un pie diabético isquémico la granulación no arranca aunque hagas todo bien localmente. La causa está en el flujo, no en el apósito.

Ese tejido rojo, húmedo y brillante que buscas en el lecho es literalmente tejido vascular nuevo formando el andamiaje de la reparación. Si está pálido o mate, hay hipoperfusión — y antes de cambiar el apósito tienes que pensar en la causa vascular o sistémica.
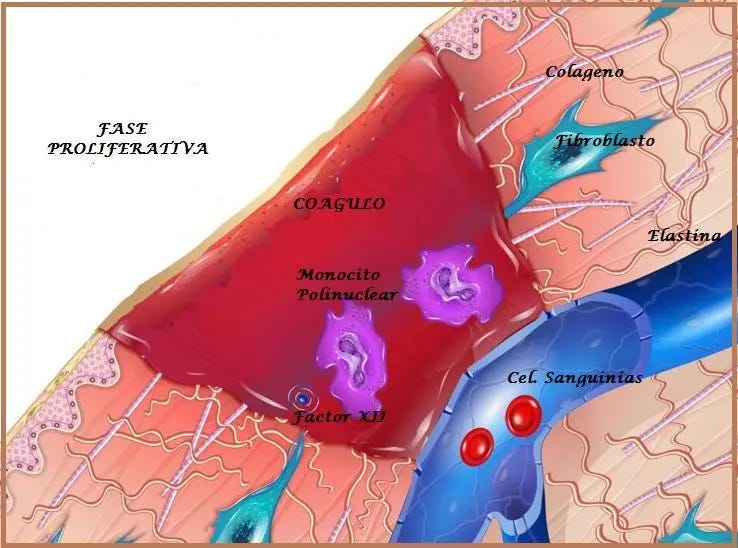
Paralelamente, los fibroblastos depositan colágeno tipo III — provisional, rápido de producir pero poco resistente. Algunos se diferencian en miofibroblastos, que contraen los bordes hacia el centro reduciendo la superficie que tiene que epitelizar. Y los queratinocitos migran desde el borde sobre superficie húmeda en movimiento de «salto de rana». Si el lecho está seco o hay costra, el queratinocito tiene que excavar por debajo para avanzar — lo que ralentiza el proceso días o semanas.
Lo que ves en el lecho
Tejido granulado rojo o rosado, brillante, bien vascularizado. Borde activo con halo de epitelización — ese ribete más claro que avanza hacia el centro. Reducción progresiva del tamaño. El exudado disminuye comparado con la fase inflamatoria.
Qué haces tú
El principio rector es proteger sin estorbar. Una malla siliconada como primario evita el desgarro del tejido granulado en cada cambio — algo sistemáticamente infravalorado. El foam como secundario absorbe el exudado residual sin desecar el lecho.
Evitar: antisépticos sobre granulación sana, desbridamiento agresivo sobre tejido viable, apósitos excesivamente absorbentes con poco exudado, cambios innecesariamente frecuentes. Cada cambio de apósito es un microtrauma. Si la herida va bien y el apósito está íntegro, no hay razón para abrirla.
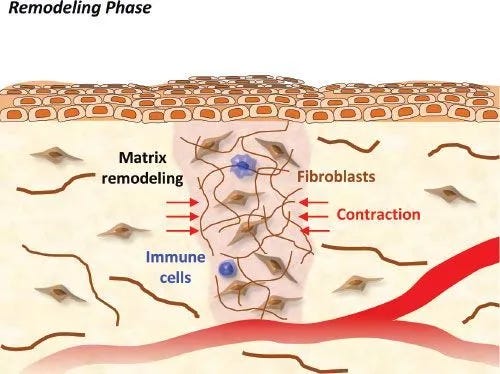
Fase 3 — Remodelación (semanas 3 hasta dos años)
Cuando la herida cierra, la mayoría de los pacientes — y bastantes enfermeros — dan el proceso por terminado. Es el error más comprensible y uno de los más costosos.
El colágeno tipo III que cierra la herida en la fase proliferativa es desorganizado y frágil. Durante meses, las metaloproteasas — ahora trabajando de forma controlada — lo degradan y lo reemplazan por colágeno tipo I, organizado en haces paralelos con mucha mayor resistencia. Este proceso depende del equilibrio entre las MMPs que degradan y sus inhibidores tisulares (TIMPs). Si las MMPs siguen elevadas por inflamación residual o daño repetido, la remodelación se altera: aparece la cicatriz hipertrófica o, si se descontrola completamente, el queloide.

Qué haces tú
La compresión en úlcera venosa es el tratamiento de la fase de remodelación — no del exudado, que ya no hay, sino de la hipertensión venosa subyacente que sigue presente. Sin compresión, la recidiva en el primer año supera el 70%. Con compresión mantenida correctamente, baja al 20-30%.
En cicatrices hipertróficas, las láminas de silicona son el tratamiento de primera línea. No actúan por presión sino por hidratación: aumentan la temperatura local, regulan la producción de colágeno. Mínimo doce horas al día durante tres a seis meses para ver efecto real.
En pacientes con heridas cerradas y alto riesgo de recidiva, el plan al alta no es un papel con instrucciones. Es un sistema de revisiones, una estrategia de prevención y una conversación honesta sobre lo que puede pasar si no se mantienen las medidas.
La pregunta que cambia cómo curarás mañana
Antes de elegir el apósito, antes de decidir si desbridas, antes de cualquier cosa: ¿en qué fase está esta herida y está progresando o atascada?
Cada semana que escribo me doy cuenta de que hay un problema que ningún post resuelve del todo: la fragmentación. El desbridamiento en un sitio, los apósitos en otro, el pie diabético en otro. En el turno real necesitas todo junto.
Por eso estoy escribiendo una guía clínica completa de heridas crónicas. No un manual académico — una herramienta de turno. Cuando esté lista, los suscriptores serán los primeros en saberlo, con un precio que no voy a ofrecer en ningún otro sitio.