Una escena de turno que se repite más de lo que parece:
Herida pequeña. Aspecto «no tan dramático». Pero el paciente te mira y te dice: «me mata».
Tú piensas: «igual es que es sensible». Le pones un apósito más suave. La semana siguiente: sigue igual o peor, más dolor, más borde enfadado, cero avance.
Aquí va la frase que te ahorra meses:
El dolor desproporcionado suele ser diagnóstico. No siempre es infección. No siempre es «quejica». A veces es perfusión.
No es para diagnosticar en la cama.
Es para sospechar a tiempo y ajustar el plan.
Primero: el error clásico
Cuando hay perfusión comprometida, la herida no necesita «más absorción». Necesita que dejes de castigar tejido y que el plan incluya revisión de la causa.
Si la causa es isquémica, puedes hacer curas perfectas… y aun así el cuerpo no tiene con qué construir. El apósito nunca puede superar la falta de flujo.
Las 5 señales — el test del dolor raro
A
Dolor desproporcionado
El síntoma que más se infravalora
— Dolor muy alto con herida pequeña o «poco llamativa»
— Dolor que empeora por la noche o al elevar la pierna
— Dolor al mínimo contacto, o incluso en reposo
Esto no es prueba definitiva, pero merece respeto.
→
Prioriza cura atraumática, protege, evita adhesivos agresivos y activa reevaluación etiológica según protocolo (vascular / ITB / derivación).
B
Localización que no cuadra con venosa
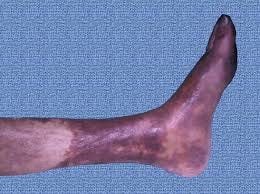
El ojo que levanta la ceja
La venosa típica va al maléolo medial, edema, piel ocre, exudado.
Pistas de sospecha arterial:
— Lesiones en dedos, dorso del pie, borde lateral, talón con dolor intenso
— Piel fría, brillante, pálida o cianótica
— Pulsos débiles o relleno capilar lento
→
No aprietes el acelerador con compresión «a ciegas». Documenta, escala y deriva según circuito.
C
Aspecto del lecho «seco malo»
No confundas seco con bien
— Necrosis seca / escara estable
— Lecho pálido, poco sangrante, como «sin vida»
— Bordes que no granulan ni epitelizan aunque lo cuides muchísimo
Familias útiles:
— Malla de silicona como interfase atraumática
— Secundario según exudado (foam si exuda; si no, protector de bajo trauma)
— Barrera cutánea en piel perilesional
→
Evita desbridamientos agresivos. Protección y contacto atraumático primero. Humedad controlada, sin inundar.
D
No hay respuesta a cambios lógicos
4-6 semanas con tratamiento correcto y nada
Has hecho lo que toca — control de exudado, barrera, lecho razonable, frecuencia adecuada — y en 4-6 semanas no hay señales claras de avance.
Pregúntate:
— ¿Estoy tratando venosa sin compresión efectiva?
— ¿Estoy tratando «la herida» pero no la causa?
— ¿Hay perfusión comprometida?
→
Pon fecha de reevaluación y cambia el foco: causa, no apósito.
E
Dolor + adhesivo + retirada = mezcla explosiva
El trauma que más pasa desapercibido
En perfusión comprometida y piel frágil, el trauma por adhesivo se paga caro:
— Epidermis que se despega al retirar
— Erosiones lineales por retirada agresiva
— Más dolor tras la cura que antes
→
Cambia a fijación amable (siliconas suaves, vendaje tubular). Técnica de retirada lenta, paralela a la piel. Barrera perilesional siempre.
Qué NO hacer — aunque sea tentador
✗
Desbridar porque hay necrosis
Si sospechas componente arterial, la prisa es mala consejera. Hay escenarios donde una escara seca estable se protege y se valora vascular primero. Desbridar sin flujo abre una herida que no puede cerrarse.
✗
Meter plata o antiséptico por si acaso
Si el problema principal es la perfusión, los antimicrobianos no desbloquean la herida. Y algunos pueden aumentar el dolor e irritación si se usan sin objetivo claro.
✗
Más compresión porque «es venosa»
Si hay sospecha de componente arterial o mixto, la compresión se decide con criterio y con evaluación (ITB). No compresión a ciegas.
El plan de mañana — práctico
Si hoy ves dolor desproporcionado + mala evolución, en ese orden:
1
Baja el trauma
Interfase atraumática + fijación amable. Malla de silicona. Retirada lenta y paralela a la piel.
2
Protege la perilesión
Barrera sí o sí. Film barrera si la piel está íntegra. Crema con dimeticona si hay erosión.
3
Humedad controlada
Ni charco ni desierto. Malla siliconada + secundario según exudado. En isquémica, cuidado con el foam de alta capacidad.
4
Documenta las red flags
Dolor, localización atípica, piel fría o con cambios de color, evolución en las últimas semanas. Sin documentación no hay derivación con criterio.
5
Activa el circuito
Reevaluación y derivación según tu protocolo. ITB si no lo tienes. Vascular si hay sospecha de componente arterial significativo.
Tu objetivo ya no es «que se vea bonita». Es que no empeore mientras buscas la causa.
Mini-reto de la semana
Reto del turno
Elige una herida dolorosa y contesta en el registro: «¿El dolor encaja con lo que veo?»
✓ Sí → sigo plan local + trato la causa
✗ No → sospecho perfusión / mixto / otra etiología y escalo
Parece una tontería, pero te cambia la mirada.
El «dolor raro» es de las pocas cosas que la herida te dice sin necesidad de lupa. Si lo escuchas a tiempo, te ahorras rotaciones infinitas de apósitos… y el paciente te lo agradece el doble.
Respóndeme con una palabra y te digo qué miraría primero:
DUELE · PIE · NECROSIS · NO AVANZA. Leo todos los mensajes.
— La Dosis Diaria 🩺