- Historia y origen del concepto
- Por qué ocurre: el fallo de la piel como órgano
- Características clínicas que la distinguen
- La cronología que cambia el diagnóstico: el síndrome de las 3:30
- Diagnóstico diferencial: UTK vs LPP evitable
- El problema del nombre: SCALE, skin failure, TB-TTL
- Cuidados: qué hacer cuando el objetivo no es curar
- Documentación y protección legal
- Cómo hablar con la familia
- Bibliografía
Hay un momento en el turno que ninguna enfermera olvida: llegas a la mañana, revisas a un paciente que estaba bien la tarde anterior, y encuentras una lesión en el sacro que no estaba. Grande. Multicolor. Con bordes irregulares. Y te preguntas cómo es posible que no se viera venir.
Puede que no hayas fallado en nada. Puede que estés mirando una úlcera terminal de Kennedy — una de las lesiones más incomprendidas, más documentadas erróneamente y más cargadas de culpa injustificada de toda la práctica clínica en heridas. Este artículo te da las herramientas para reconocerla, entender qué está pasando en la piel de ese paciente, y cuidarle con criterio y con dignidad.
1. Historia y origen del concepto
En 1989, Mary Lou Kennedy, enfermera practicante en Fort Wayne (Indiana), describió por primera vez un fenómeno que había observado en pacientes terminales: lesiones que aparecían de forma súbita en el sacro, progresaban con una rapidez imposible para una lesión por presión convencional, y precedían a la muerte en horas o días. La observación fue tan sistemática que el nombre quedó vinculado al fenómeno.
Lo que Kennedy identificó no era negligencia. Era un patrón biológico. La piel fallando como falla el riñón, el corazón o el pulmón en el proceso de morir. Pero durante décadas, estas lesiones se clasificaron como lesiones por presión evitables, generando consecuencias legales, económicas y emocionales injustas para los equipos que cuidaban a estos pacientes.
La descripción original incluía una observación clínica tan específica que recibió su propio nombre informal: el síndrome de las 3:30. La evaluación de la mañana no mostraba ninguna alteración cutánea. A las 3:30 de la tarde, la piel del sacro presentaba signos evidentes de lesión que progresaban rápidamente. En un paciente con estado terminal documentado, ese patrón era altamente sugestivo de UTK.
2. Por qué ocurre: el fallo de la piel como órgano
Para entender la úlcera terminal de Kennedy hay que cambiar el marco conceptual. No es una lesión por presión que se ha podido prevenir mejor. Es una manifestación de fallo cutáneo — el mismo proceso que lleva al fallo renal, hepático o cardíaco en el paciente que está muriendo.
En las últimas horas o días de vida se producen cambios sistémicos que afectan directamente a la piel como órgano:
- Hipoperfusión tisular progresiva: el flujo sanguíneo se redistribuye hacia los órganos vitales — corazón y cerebro — retirándose de la periferia. La piel, el órgano más periférico del cuerpo, recibe oxígeno y nutrientes insuficientes para mantener su integridad.
- Colapso microcirculatorio: la circulación capilar en los tejidos subcutáneos se deteriora. Las células no pueden sostener sus funciones metabólicas básicas. La necrosis tisular avanza desde dentro hacia fuera, sin que ningún apósito ni cambio postural pueda revertirlo.
- Cambios en la composición del tejido subcutáneo: en el paciente terminal, el tejido adiposo subcutáneo pierde sus propiedades de amortiguación. La distancia entre la piel y las prominencias óseas se reduce, aumentando la concentración de presión.
- Fallo metabólico sistémico: la acidosis, la hipoalbuminemia severa, la desnutrición terminal y los cambios en la coagulación crean un entorno tisular en el que la reparación cutánea es biológicamente imposible.
3. Características clínicas que la distinguen
La UTK tiene rasgos clínicos específicos que, en conjunto, la diferencian de una lesión por presión convencional. Ninguno de ellos es patognomónico por sí solo — el diagnóstico es clínico y contextual — pero la combinación es altamente orientadora.
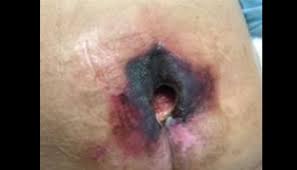
4. La cronología que cambia el diagnóstico: el síndrome de las 3:30
La observación de Kennedy sobre la aparición súbita tiene una implicación clínica directa: la documentación del estado de la piel en el turno anterior es determinante. Si en la evaluación de la mañana no había ninguna lesión y a mediodía hay una lesión categoría III, el mecanismo no puede ser la presión sostenida — porque el tiempo transcurrido es insuficiente para que la presión genere ese daño por sí sola en un paciente con medidas preventivas en marcha.
5. Diagnóstico diferencial: UTK vs LPP evitable
Esta es la pregunta que más consecuencias tiene — para el equipo, para la familia y para la institución. Y es también la más difícil, porque no existe ninguna prueba diagnóstica que la resuelva. El diagnóstico es clínico, contextual y retrospectivo.
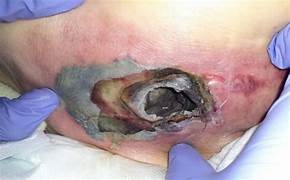
6. El problema del nombre: SCALE, skin failure, TB-TTL
La UTK no es la única forma de nombrar este fenómeno. La variedad de términos en la literatura genera confusión y dificulta la comparación de datos entre estudios. Es importante conocerlos porque pueden aparecer en bibliografía, protocolos o documentación clínica.
- SCALE (Skin Changes At Life’s End): término paraguas propuesto en 2009 por el Wound, Ostomy and Continence Nurses Society. Agrupa todos los cambios cutáneos que ocurren en el proceso de morir, incluyendo la UTK. Es el término más amplio y el que tiene mayor respaldo conceptual.
- Skin failure / Fallo cutáneo: analogía con el fallo de otros órganos. La piel, como el riñón o el corazón, puede fallar cuando el organismo ya no puede mantenerla. Propuesto por Langemo y Brown (2006), es el marco fisiopatológico más sólido.
- Trombley-Brennan Terminal Tissue Injury (TB-TTI): variante descriptiva usada en algunos contextos norteamericanos, con criterios diagnósticos propios ligeramente distintos a la UTK clásica.
- 3:30 Syndrome: el nombre informal que describía la aparición brusca observada por Kennedy. Ya en desuso pero útil para entender el concepto original.
- Lesiones por presión inevitables: categoría más amplia que incluye la UTK pero también otras LPP que, en determinados contextos clínicos, no pueden prevenirse a pesar de cuidados correctos.
La revisión integrativa de Viana et al. (2021) en PubMed encontró solo 17 artículos que cumplían criterios de inclusión sobre este tema — lo que ilustra lo limitada que sigue siendo la producción científica. La falta de herramientas diagnósticas validadas y de criterios uniformes es el principal obstáculo para avanzar en conocimiento.
7. Cuidados: qué hacer cuando el objetivo no es curar
Cuando se establece que una lesión es una UTK, el enfoque cambia completamente. El objetivo no es la cicatrización — es el confort, la dignidad y la prevención de sufrimiento adicional. Esto tiene implicaciones directas sobre cada decisión de cuidado.
8. Documentación y protección legal
La UTK tiene consecuencias legales porque puede confundirse con una LPP evitable. En muchos sistemas sanitarios, la aparición de una lesión por presión categoría III o IV en un paciente hospitalizado desencadena procedimientos de revisión. La documentación correcta es la única protección efectiva del equipo.
- Estado de la piel en el turno inmediatamente anterior: fecha, hora y descripción del estado cutáneo. Si la piel estaba íntegra, documentarlo con precisión.
- Medidas preventivas activas: tipo de superficie de apoyo, frecuencia de cambios posturales, protección de prominencias, evaluación de riesgo. Documentar que estaban en marcha antes de la aparición de la lesión.
- Estado clínico general del paciente: deterioro sistémico documentado — nivel de consciencia, ingesta, diuresis, signos vitales. El contexto terminal del paciente tiene que constar en la historia.
- Descripción exhaustiva de la lesión al momento del descubrimiento: tamaño, color, forma, localización exacta, profundidad estimada, aspecto del borde. Con la hora exacta.
- Diagnóstico de sospecha de UTK y criterios utilizados: documentar la sospecha diagnóstica, los criterios clínicos en los que se basa y el cambio de objetivo de cuidado.
- Comunicación con el equipo médico y la familia: dejar constancia de que se informó, cuándo y de qué.
9. Cómo hablar con la familia
Este es el momento clínico que más impacto tiene y para el que menos preparación existe. La familia ve una lesión grande, oscura, que no estaba hace unas horas, y la primera pregunta suele ser: «¿Cómo ha podido pasar esto si estabais cuidándole?»
La respuesta requiere honestidad, calidez y precisión al mismo tiempo. Algunas claves:
- No usar terminología que genere más confusión. «Úlcera terminal de Kennedy» puede sonar a diagnóstico vacío. Mejor explicar el concepto: «La piel de su familiar está fallando como están fallando otros órganos. Es parte del proceso de morir.»
- Nombrar explícitamente los cuidados que se han hecho. «Teníamos el colchón especial, le cambiábamos de posición regularmente, revisábamos su piel en cada turno. No ha habido ningún descuido — esta lesión ha aparecido de todas formas porque el cuerpo ya no puede mantener la piel.»
- Explicar que el objetivo ahora es el confort, no curar. La familia puede esperar que «le curen la herida» y angustiarse si no ven mejoría. Aclarar desde el principio que el objetivo es que no duela y que esté lo más cómodo posible.
- Validar su angustia sin asumir culpa que no existe. «Es normal que esto les genere preocupación. Queremos que sepan que no hay ninguna relación entre la atención que ha recibido y esta lesión.»
- Involucrarles en los cuidados si quieren. Algunos familiares encuentran útil participar en la aplicación del apósito o en el reposicionamiento. Otros prefieren no hacerlo. Respetar la decisión.
- 1.Kennedy KL. The prevalence of pressure ulcers in an intermediate care facility. Decubitus. 1989;2(2):44-45. Primera descripción del fenómeno clínico de la úlcera terminal.
- 2.Langemo DK, Brown G. Skin fails too: acute, chronic, and end-stage skin failure. Adv Skin Wound Care. 2006;19(4):206-211. doi:10.1097/00129334-200605000-00008. Referencia fundacional del concepto de fallo cutáneo.
- 3.Ayello EA, Levine JM, Langemo D, Kennedy-Evans KL, Brennan MR, Sibbald RG. Reexamining the literature on terminal ulcers, SCALE, skin failure, and unavoidable pressure injuries. Adv Skin Wound Care. 2019;32(3):109-121. doi:10.1097/01.ASW.0000553112.55505.5f. PMID: 30801349.
- 4.Latimer S, Shaw J, Hunt T, Mackrell K, Gillespie BM. Kennedy terminal ulcers: a scoping review. J Wound Ostomy Continence Nurs. 2019;46(5):381-386. doi:10.1097/WON.0000000000000554. PMID: 30933013.
- 5.Alarcón-Alfonso CM. Plan de cuidados de enfermería de una paciente con úlcera terminal de Kennedy: caso clínico. Enferm Clin. 2022;32(4):284-290. doi:10.1016/j.enfcli.2021.10.008. PMID: 35301170.
- 6.Viana M, Blanes L, Ferreira LM. Kennedy terminal ulcer and other skin wounds at the end of life: an integrative review. J Tissue Viability. 2021;30(2):178-184. doi:10.1016/j.jtv.2021.01.004. PMID: 33685789.
- 7.Latimer S, Harbeck E, Walker RM, et al. Development of a wound assessment tool for use in adults at end of life: a modified Delphi study. Adv Skin Wound Care. 2023;36(3):142-150. doi:10.1097/01.ASW.0000910800.78844.59.
- 8.Skin Changes at Life’s End (SCALE): Final Consensus Statement. SCALE Expert Panel; 2009. Documento de consenso multidisciplinar sobre los cambios cutáneos al final de la vida.
- 9.European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel, Pan Pacific Pressure Injury Alliance. Prevención y tratamiento de lesiones por presión: Guía de referencia rápida. EPUAP/NPIAP/PPPIA; 2019.
- 10.Aragão BFF, et al. Características da úlcera terminal de Kennedy em pacientes paliativos: uma revisão integrativa. Rev Enferm Atual In Derme. 2022;96(38):e021232. doi:10.31011/reaid-2022-v.96-n.38-art.1350.