- Por qué hay que desbridar — y por qué no siempre
- El tejido que hay en el lecho: reconocerlo antes de actuar
- Los 5 tipos de desbridamiento: criterios reales
- Tabla: tejido → método → cuándo no
- El desbridamiento en la herida isquémica: el error más peligroso
- Desbridamiento y biofilm: por qué un desbridamiento no basta
- Los 5 errores más frecuentes
- Lo que llevas al turno
- Bibliografía
El desbridamiento es la intervención con mayor impacto en la preparación del lecho de una herida crónica. Y también la que se hace mal con más frecuencia: demasiado agresivo cuando no toca, demasiado tímido cuando sí toca, con el método equivocado para el tejido que hay delante, o — el error más grave — sobre una herida isquémica donde el desbridamiento cortante puede destruir tejido que todavía tiene opción de sobrevivir.
Desbridar no es limpiar la herida. Es eliminar el tejido que bloquea activamente la cicatrización. Esa diferencia determina cuándo actuar, cómo actuar, y cuándo quedarse quieto.
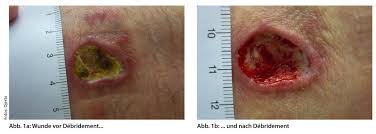
1. Por qué hay que desbridar — y por qué no siempre
El tejido no viable en el lecho de una herida crónica no es un problema estético. Es un problema funcional con tres consecuencias directas:
- Sustrato para bacterias y biofilm: el tejido necrótico y la fibrina son el medio de cultivo ideal. La carga bacteriana elevada mantiene la herida en fase inflamatoria de forma indefinida e impide que arranque la proliferación.
- Barrera física para la migración celular: los queratinocitos y fibroblastos no pueden migrar sobre tejido muerto. La epitelización requiere un lecho viable. Sin él, no hay avance posible aunque el apósito sea perfecto.
- Fuente de enzimas que destruyen lo que intenta formarse: el tejido necrótico libera MMP en exceso que degradan la matriz en formación y los factores de crecimiento. La herida se autodestruye antes de construirse.
Pero desbridar no siempre es la respuesta correcta. Una escara seca, bien adherida, sin eritema perilesional ni fluctuación, en una herida con compromiso vascular significativo, es una barrera protectora — no un problema que resolver. Retirarla sin flujo suficiente para reparar lo que el desbridamiento daña puede abrir la puerta a la infección y agravar la isquemia. La regla es simple: desbridar el tejido que bloquea. No el que protege.
2. El tejido que hay en el lecho: reconocerlo antes de actuar
Antes de elegir el método, identifica qué hay exactamente en el lecho. No todo el tejido «malo» pide la misma respuesta ni con la misma urgencia.
| Tejido | Aspecto | Urgencia | Primer paso |
|---|---|---|---|
| Necrosis seca (escara) | Negro o marrón oscuro, duro, seco, bien adherido | Variable — depende del flujo | Evaluar perfusión antes de decidir |
| Necrosis húmeda | Negro-marrón, blando, húmedo, maloliente, posible crepitación | Urgente — riesgo de infección profunda | Desbridamiento cortante. No esperar. |
| Esfacelo / fibrina blanda | Amarillo o grisáceo, blando, no adherido o semiadherido | Moderada | Autolítico, enzimático o mecánico según contexto |
| Fibrina compacta adherida | Amarillo-naranja densa, fuertemente pegada al lecho | Moderada | Enzimático o cortante conservador |
| Biofilm (sospecha) | Capa brillante tipo «gel» sobre el lecho, recurrente tras limpieza | Alta — mantiene la herida estancada | Mecánico repetido + antimicrobiano |
3. Los 5 tipos de desbridamiento: criterios reales
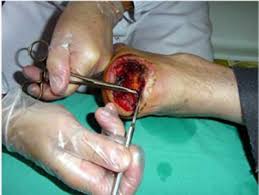
4. Tabla: tejido → método → cuándo no
| Tejido presente | Método preferente | Alternativa | No hacer |
|---|---|---|---|
| Necrosis seca + perfusión conservada | Cortante conservador | Enzimático para ablandar primero | No desbridar si hay isquemia sin valoración vascular previa |
| Necrosis húmeda | Cortante urgente | Quirúrgico si hay afectación profunda | No demorar — riesgo de sepsis |
| Esfacelo blando superficial | Autolítico o mecánico | Enzimático si es lento | No ocluir si hay sospecha de infección |
| Fibrina compacta adherida | Enzimático (colagenasa) | Cortante cuidadoso | No combinar colagenasa con plata |
| Biofilm activo | Mecánico repetido en cada cura + antimicrobiano | Biológico en casos refractarios | Un solo desbridamiento no elimina el biofilm |
| Lecho limpio con granulación activa | No desbridar | Limpieza suave con suero | El desbridamiento sobre granulación activa daña lo que queremos proteger |
5. El desbridamiento en la herida isquémica: el error más peligroso

Este es el punto clínico más importante del artículo. El desbridamiento cortante agresivo en una herida con isquemia significativa puede generar más necrosis de la que elimina.
El mecanismo: cuando hay insuficiencia arterial, la perfusión del tejido perilesional es marginal — apenas suficiente para mantener vivo ese tejido. Un desbridamiento que lesiona vasos perilesionales ya comprometidos puede colapsar esa perfusión residual. El resultado: los bordes de la herida se necrosan, la herida crece en lugar de reducirse, y la situación empeora en las siguientes 48-72 horas.
- Escara seca, bien adherida, sin eritema, sin fluctuación, sin olor: proteger, no desbridar. En una herida isquémica es una barrera natural mientras se resuelve el problema vascular.
- Escara húmeda, con eritema perilesional, calor, fluctuación o crepitación: desbridar con urgencia. Hay infección bajo la escara. En ese caso el riesgo de no actuar supera al riesgo del desbridamiento.
- Antes de cualquier desbridamiento cortante en herida con sospecha de componente isquémico: ITB, Doppler o derivación vascular según contexto. Desbridar sin evaluación vascular previa en heridas de extremidad inferior es un error evitable.
6. Desbridamiento y biofilm: por qué un desbridamiento no basta
El biofilm es una comunidad bacteriana organizada protegida por una matriz extracelular que las propias bacterias producen. Esa matriz las protege de los antimicrobianos, del sistema inmune y — parcialmente — del desbridamiento.
Un desbridamiento único, aunque esté bien realizado, no elimina el biofilm. Lo que hace es disruptarlo: rompe la estructura que lo protege y reduce la carga bacteriana temporalmente. Pero las bacterias que quedan se reorganizan y reconstituyen el biofilm en 48-72 horas si no se combina con antimicrobiano tópico y desbridamiento mecánico repetido.
El protocolo correcto frente a sospecha de biofilm combina tres cosas: desbridamiento mecánico en cada cura (no solo una vez), antimicrobiano tópico durante 2-4 semanas para atacar las bacterias mientras el biofilm está disruptado, y reevaluación a las 2 semanas para confirmar respuesta antes de continuar.
7. Los 5 errores más frecuentes al desbridar
8. Lo que llevas al turno
Antes de desbridar, estas cuatro preguntas en orden:
- ¿Hay flujo suficiente? Si hay sospecha de isquemia y la escara es seca y estable, proteger hasta tener valoración vascular.
- ¿Qué tipo de tejido hay exactamente? Necrosis húmeda → actuar hoy. Fibrina blanda → método conservador. Escara seca sin signos de infección → evaluar perfusión primero.
- ¿Hay signos de infección bajo la escara? Eritema, fluctuación, calor, crepitación, olor intenso → desbridar con urgencia aunque haya isquemia.
- ¿El antimicrobiano del plan es compatible con el método? Plata + colagenasa: incompatible. Apósito oclusivo autolítico + sospecha de infección: revisar antes de continuar.
- 1.Schultz GS, Sibbald RG, Falanga V, et al. Wound bed preparation: a systematic approach to wound management. Wound Repair Regen. 2003;11 Suppl 1:S1-28. doi:10.1046/j.1524-475X.11.s2.1.x.
- 2.Strohal R, Dissemond J, O’Brien JJ, et al. EWMA Document: Debridement. An updated overview and clarification of the principle role of debridement. J Wound Care. 2013;22 Suppl 1:S1-S52. doi:10.12968/jowc.2013.22.Sup1.S1.
- 3.Malone M, Bjarnsholt T, McBain AJ, et al. The prevalence of biofilms in chronic wounds: a systematic review and meta-analysis. J Wound Care. 2017;26(1):20-25. doi:10.12968/jowc.2017.26.1.20.
- 4.Wolcott RD, Rhoads DD, Dowd SE. Biofilms and chronic wound inflammation. J Wound Care. 2008;17(8):333-341. doi:10.12968/jowc.2008.17.8.30796.
- 5.Dumville JC, Worthy G, Bland JM, et al. Larval therapy for leg ulcers (VenUS II): randomised controlled trial. BMJ. 2009;338:b773. doi:10.1136/bmj.b773.
- 6.Lipsky BA, Aragón-Sánchez J, Diggle M, et al. IWGDF guidance on the diagnosis and management of foot infections in persons with diabetes. Diabetes Metab Res Rev. 2016;32 Suppl 1:45-74. doi:10.1002/dmrr.2699.
- 7.International Wound Infection Institute (IWII). Wound infection in clinical practice: principles of best practice. Wounds International; 2022.
- 8.Falanga V. Wound bed preparation and the role of debridement. Dermatol Nurs. 2002;14(6):407-411. Revisión del modelo TIME y el papel central del desbridamiento.
- 9.Percival SL, Suleman L, Vuotto C, Donelli G. Healthcare-associated infections, medical devices and biofilms: risk, tolerance and control. J Med Microbiol. 2015;64(Pt 4):323-334. doi:10.1099/jmm.0.000032.
- 10.European Wound Management Association (EWMA). Position Document: Management of wound infection. London: MEP Ltd; 2006. Criterios de infección local y selección del método de desbridamiento.