- Una úlcera más frecuente de lo que parece
- La fisiopatología que lo explica todo
- Cómo se ve: los signos que no se deben pasar por alto
- El dolor como señal de alarma principal
- El diagnóstico: clínico primero, biopsia cuando hace falta
- El error que puede matar: confundirla con pioderma gangrenoso
- El tratamiento: control sistémico, analgesia y cirugía
- La cura local: principios y lo que no se debe hacer
- Investigación actual: antagonistas del calcio y otras vías
- Lo que llevas al turno
- Bibliografía
En 1945, el cirujano vascular español Fernández Martorell — primer presidente de la Sociedad Española de Angiología — describió por primera vez una serie de cuatro mujeres obesas e hipertensas con úlceras extremadamente dolorosas en las piernas que no respondían a ningún tratamiento convencional. Ochenta años después, esa misma úlcera sigue siendo una de las patologías más infradiagnosticadas en toda la medicina de heridas.
Y el motivo no es que sea rara. Es que se parece mucho a otra cosa que tiene el tratamiento exactamente opuesto.
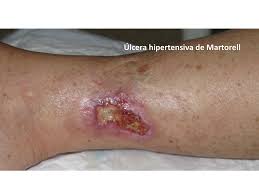
1. Una úlcera más frecuente de lo que parece
La úlcera de Martorell, también llamada úlcera isquémica hipertensiva (HYTILU, del inglés Hypertensive Ischemic Leg Ulcer), se estima que representa entre el 5 y el 15% de todas las úlceras de extremidad inferior. Es un rango amplio que refleja tanto la variabilidad real de la incidencia como la cantidad de casos que se diagnostican mal o simplemente no se diagnostican.
El perfil del paciente es bastante consistente en todas las series publicadas: hipertensión arterial de larga evolución en el 100% de los casos, diabetes mellitus en el 58%, obesidad frecuente, edad media de 73 años, con afectación bilateral en aproximadamente la mitad de los pacientes — a veces con meses o años de diferencia entre una pierna y la otra.
Históricamente se describió con predominio femenino, pero las series modernas muestran una distribución equiparable entre hombres y mujeres. Lo que sí se mantiene es que aparece casi exclusivamente en adultos mayores de 50 años con varios factores de riesgo cardiovascular acumulados durante décadas.
2. La fisiopatología que lo explica todo
La úlcera de Martorell es una infarto cutáneo. Eso es exactamente lo que ocurre en el tejido: una zona de piel y subcutis que se queda sin perfusión suficiente y muere.
El mecanismo es la arterioloesclerosis subcutánea oclusiva. La hipertensión arterial crónica induce un engrosamiento progresivo de la pared de las arteriolas que irrigan la dermis profunda y el tejido celular subcutáneo. Esa pared engrosada va estrechando el lumen del vaso hasta que el flujo es insuficiente para mantener vivo el tejido que irriga. No hay trombo, no hay inflamación vascular — es un problema estructural de la pared arterioloar.
Una vez que el tejido entra en hipoxia, se produce un ciclo que se retroalimenta: la hipoxia genera citocinas proinflamatorias que estimulan la proliferación de músculo liso vascular, lo que agrava la arterioloesclerosis, lo que reduce todavía más el flujo. El ciclo se cierra y la necrosis avanza.
Lo que la histología encuentra
La biopsia de una úlcera de Martorell muestra un patrón muy específico y diagnóstico: arteriolas subcutáneas con paredes engrosadas, lumen muy reducido, disminución de la celularidad (pérdida de núcleos de células musculares lisas), hialinosis subendotelial y — en aproximadamente el 71% de los casos — calcificación de la media arteriolar. Sin signos de vasculitis. Ese último punto es fundamental para el diagnóstico diferencial.
Por qué el ITB no sirve aquí
A diferencia de la úlcera arterial por aterosclerosis de grandes vasos, la úlcera de Martorell afecta a las arteriolas subcutáneas — vasos pequeños que están por debajo de la resolución del Doppler convencional y que no tienen impacto en el índice tobillo-brazo. El ITB puede ser completamente normal, e incluso en algunos casos estar elevado por calcificación arterial. Un ITB normal no descarta úlcera de Martorell. Esta es una de las razones más frecuentes por las que se retrasa el diagnóstico.
3. Cómo se ve: los signos que no se deben pasar por alto
La localización es el primer dato orientador. La úlcera de Martorell aparece casi exclusivamente en la cara laterodorsal del tercio inferior de la pierna y en la región del tendón de Aquiles — zonas con poca almohadilla subcutánea y alta exposición a la presión hidrostática. La localización en el maléolo o en el dorso del pie es mucho menos frecuente.
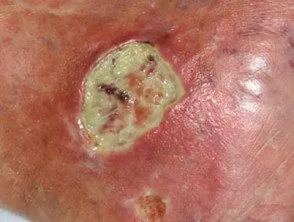
4. El dolor como señal de alarma principal
El dolor de la úlcera de Martorell es una de sus características más definitorias — y una de las más útiles para sospechar el diagnóstico. Se describe sistemáticamente como desproporcionado al tamaño y al aspecto de la herida. Pacientes con úlceras de 3-4 cm refieren un dolor que interfiere con el sueño, con la marcha y con cualquier actividad. Un dolor de 8-9 sobre 10 en una herida que visualmente parece moderada es una señal de alarma.
El mecanismo del dolor no es inflamatorio ni infeccioso — es isquémico. Las terminaciones nerviosas del tejido comprometido están en hipoxia constante, y eso genera una señal nociceptiva continua que no responde bien a los analgésicos convencionales. La analgesia en estos pacientes suele requerir opioides, y el alivio del dolor es uno de los argumentos más sólidos a favor del desbridamiento quirúrgico y el injerto: cuando el injerto prende, el dolor cede de forma muy llamativa.
5. El diagnóstico: clínico primero, biopsia cuando hace falta
El diagnóstico de la úlcera de Martorell es fundamentalmente clínico: la combinación de la localización característica, el perfil del paciente (hipertensión de larga evolución), el dolor desproporcionado, el borde violáceo y el patrón de livedo racemosa es suficientemente específica para establecer la sospecha diagnóstica.
La biopsia se reserva para los casos en los que el diagnóstico diferencial no está claro — especialmente cuando hay que descartar pioderma gangrenoso, vasculitis o calcifilaxis. Si se realiza, la técnica es crítica: debe ser una biopsia elíptica de al menos 5×0,5 cm, que llegue hasta la fascia, que comience en la piel sana en el borde de la lesión y cruce hacia la zona necrótica. Si la biopsia no es suficientemente profunda y extensa, solo se ve necrosis cutánea e infiltrado inflamatorio — y eso se confunde con pioderma gangrenoso.
Pruebas complementarias que orientan
- Eco-Doppler arterial y venoso: para descartar arteriopatía de grandes vasos o insuficiencia venosa como causa principal. Suele ser normal o mostrar hallazgos menores no explicativos del cuadro.
- ITB con precaución: puede ser normal o falsamente elevado. Útil para descartar arteriopatía periférica significativa, pero no para confirmar ni descartar Martorell.
- Analítica: función renal (para descartar calcifilaxis urémica), hemograma, PCR, autoanticuerpos (para descartar vasculitis autoinmune). No hay marcador específico de Martorell.
- Biopsia elíptica profunda si hay duda con pioderma gangrenoso — que es, con diferencia, el diagnóstico diferencial más importante y más peligroso.
6. El error que puede matar: confundirla con pioderma gangrenoso
Este es el punto más importante de todo el artículo. El pioderma gangrenoso (PG) y la úlcera de Martorell tienen un aspecto clínico muy similar y un tratamiento diametralmente opuesto. Confundirlos no solo retrasa la curación — puede causar la muerte del paciente.
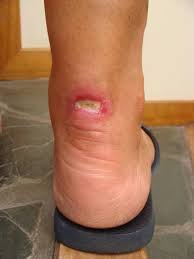
El diagnóstico diferencial más fiable no es la biopsia — es el contexto clínico. Un paciente mayor de 60 años con hipertensión de larga evolución, diabetes, úlcera laterodorsal con dolor desproporcionado y borde violáceo tiene Martorell hasta que se demuestre lo contrario. El PG es más frecuente en pacientes más jóvenes, con enfermedades sistémicas autoinmunes o hematológicas, y sin el perfil cardiovascular específico de Martorell.
7. El tratamiento: control sistémico, analgesia y cirugía
El tratamiento de la úlcera de Martorell tiene tres pilares que deben abordarse simultáneamente — no de forma secuencial.
Control de la hipertensión arterial
El control tensional óptimo es el tratamiento etiológico más importante. Sin él, la arterioloesclerosis sigue progresando y cualquier intervención local tiene un techo muy bajo. Los objetivos son los mismos que en el manejo general de la HTA — pero en este contexto tienen un impacto directo en la evolución de la herida.
Analgesia potente y pautada
El dolor de la úlcera de Martorell requiere analgesia real, pautada y escalonada. Los AINEs solos no son suficientes en la mayoría de los casos. La escalera analgésica de la OMS aplicada con criterio, incluyendo opioides cuando están indicados, es parte del tratamiento — no un recurso de último momento. La analgesia inadecuada no solo causa sufrimiento: impide la movilización, interfiere con el sueño y deteriora el estado general del paciente.
Necrosectomía e injerto de piel parcial
Es el tratamiento quirúrgico de elección con la evidencia más sólida. En la serie de Hafner et al., 29 de 31 pacientes (94%) se curaron con desbridamiento quirúrgico e injerto de piel de grosor parcial. El injerto no solo cierra la herida — alivia el dolor de forma llamativa al cubrir las terminaciones nerviosas expuestas, y lo hace con una rapidez que ningún apósito puede igualar.
El momento óptimo para el injerto es cuando el lecho tiene tejido de granulación viable y la carga bacteriana está controlada. No es necesario esperar a que el lecho sea perfecto — en heridas isquémicas ese momento puede no llegar nunca sin la intervención.
Opciones emergentes
- Antagonistas del calcio como posible tratamiento modificador de la enfermedad — ver sección 9.
- Microinjertos en sello como alternativa ambulatoria al injerto de piel parcial en casos seleccionados, con buena evidencia en úlceras de etiología vascular.
- Oxigenoterapia hiperbárica como coadyuvante en casos refractarios con componente isquémico importante.
- Anticoagulación en casos seleccionados — aunque la evidencia es limitada y el uso no está protocolizado de forma universal.
8. La cura local: principios y lo que no se debe hacer
La cura local en la úlcera de Martorell sigue los principios generales de la preparación del lecho (estrategia TIME), pero con matices importantes derivados del componente isquémico.
9. Investigación actual: antagonistas del calcio y otras vías
En 2024, Hess et al. publicaron en Acta Dermato-Venereologica el análisis transcriptómico más completo realizado hasta la fecha sobre la úlcera de Martorell, comparando 17 muestras de HYTILU con úlceras venosas crónicas y piel sana mediante secuenciación de RNA.
El hallazgo más relevante fue la sobreexpresión significativa de STAC2 — un gen que codifica una proteína que promueve la expresión del canal de calcio Cav1.1 — en las muestras de Martorell, con detección perivascular in situ. La hipótesis que se deriva es que el aumento de calcio intracelular mediado por este canal contribuye activamente a la patogénesis de la arterioloesclerosis característica de la enfermedad.
La implicación terapéutica directa es que los antagonistas del calcio podrían ser una vía de tratamiento modificador de la enfermedad — no solo un antihipertensivo más, sino un fármaco que actúa sobre el mecanismo fisiopatológico específico. Esta hipótesis todavía no tiene ensayos clínicos que la respalden, pero ofrece una de las primeras dianas moleculares identificadas en una enfermedad que durante décadas solo ha tenido tratamiento paliativo y sintomático.
10. Lo que llevas al turno
Ante cualquier úlcera en la cara laterodorsal de la pierna de un paciente hipertenso mayor de 60 años, pasa por estas preguntas antes de tomar ninguna decisión:
- ¿El dolor es desproporcionado al tamaño de la herida? Si sí → Martorell en el diferencial. Prioridad máxima.
- ¿El borde es violáceo con halo eritematoso bien definido? Si sí → no es una úlcera venosa típica. Ampliar el diferencial.
- ¿El ITB es normal pero el paciente tiene HTA de larga evolución? Si sí → el ITB normal no descarta Martorell. No aportar falsa tranquilidad.
- ¿Se ha considerado pioderma gangrenoso como diagnóstico? Si sí → pregunta activamente por el perfil: ¿tiene EII, artritis reumatoide, discrasia sanguínea? Si el perfil es cardiovascular sin autoinmunidad → Martorell primero.
- ¿Alguien ha pautado inmunosupresores? Si sí y el diagnóstico no está confirmado → señal de alarma. La herida que empeora con inmunosupresores apunta hacia Martorell.
- ¿La compresión está pautada? Si sí → verificar que hay evaluación vascular previa. La compresión en tejido isquémico sin flujo suficiente puede extender la necrosis.
Es difícil de reconocer.
Y el tiempo que pasa entre la primera cura y el diagnóstico correcto
es el tiempo que la necrosis tiene para avanzar
y el tejido para infectarse.
Tres pacientes murieron por no saberlo a tiempo.
- 1.Hafner J, Nobbe S, Partsch H, Läuchli S, Mayer D, Amann-Vesti B, et al. Martorell hypertensive ischemic leg ulcer: a model of ischemic subcutaneous arteriolosclerosis. Arch Dermatol. 2010;146(9):961-968. doi:10.1001/archdermatol.2010.224
- 2.Karppinen JJM, Kallio M, Lappalainen K, Lagus H, Matikainen N, Isoherranen K. Clinical characteristics of Martorell hypertensive ischaemic leg ulcer. J Wound Care. 2023;32(12):797-804. doi:10.12968/jowc.2023.32.12.797
- 3.Hess J, Barysch-Bonderer MJ, Seeli C, Laube J, Ghosh A, Deinsberger J, Weber B, Hafner J, Meier-Schiesser B. Identifying Key Drivers in the Pathogenesis of Martorell Hypertensive Ischaemic Leg Ulcer: A Comparative Analysis with Chronic Venous Leg Ulcer. Acta Derm Venereol. 2024. doi:10.2340/actadv.v104.40090
- 4.Mansour M, Alavi A. Martorell ulcer: chronic wound management and rehabilitation. Chronic Wound Care Management and Rehabilitation. 2019. Dove Press.
- 5.Alavi A, Mayer D, Hafner J, Sibbald RG. Martorell hypertensive ischemic leg ulcer: an underdiagnosed entity. Adv Skin Wound Care. 2012;25(12):563-572. doi:10.1097/01.ASW.0000423442.08531.fb
- 6.Arora D, Pandey A. Hypertensive/Martorell Ulcer. En: Khanna AK, Tiwary SK (eds). Uncommon Ulcers of the Extremities. Springer Singapore; 2023. doi:10.1007/978-981-99-1782-2_2
- 7.Restrepo Medrano JC, Correa Builes MC, Rojas JG, Salazar Maya AM. Úlceras de Martorell: revisión y propuesta de cuidado desde enfermería. Enferm Dermatol. 2020;14(40).
- 8.Ezquerra Azor S, Jordan de Urries Mur MJ, Valdovinos Escabosa R, Lera Abadía G, Gutiérrez Pardo M, Reblet Saba C. Úlceras de Martorell. Revista Sanitaria de Investigación. 2023.
- 9.González Abengochea B, Cid Samper A, Iguaz Marco I, Ansó-de Miguel B, Georgieva Raycheva M. Conociendo la úlcera de Martorell. Revista Sanitaria de Investigación. 2023.
- 10.Isoherranen K, O’Brien J, Barker J, et al. Atypical wounds. Best clinical practice and challenges. J Wound Care. 2019;28(Sup6):S1-S92.
Clínica real para el turno. Sin marketing.
Suscríbete gratis y recibe la guía clínica de 12 páginas en tu email de bienvenida.
→ Suscribirme y recibir la guía