Tres curas. Misma herida. Tres profesionales. Tres planes distintos.
Y todos con buena intención.
El problema no es que falte conocimiento. El problema es que a veces miramos solo el lecho — cuando la herida te está hablando en tres idiomas a la vez: lecho, borde y piel perilesional.
Piensa en esto como un semáforo: si uno está en rojo, el resto da igual. Puedes elegir el apósito perfecto y aun así no avanzar.
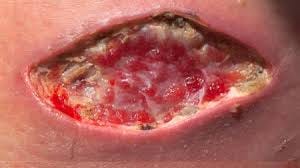
Si la piel alrededor se rompe, la herida se agranda. No es estética. Es fisiología pura: piel dañada → más inflamación → más exudado → más fuga → más maceración. Y vuelta a empezar.
1. Lecho: qué domina hoy y qué objetivo toca
No digas «está limpio». Di qué está pasando ahí dentro. La evaluación del lecho es la que determina tu objetivo — y el objetivo de hoy tiene que ser uno solo, no tres a la vez.
Lo que miras en el lecho
- Granulación: ¿firme y roja brillante (bien) o frágil, gelatinosa, que sangra al mínimo roce (señal de colonización crítica)?
- Fibrina y esfacelos: ¿amarillo adherido que vuelve siempre aunque limpies? Tejido no viable que bloquea la progresión.
- Exudado: cantidad, carácter y — sobre todo — dónde está. Si está en el borde del apósito, hay fuga. Si el apósito está seco, la herida puede estar desecándose.
- Señales sutiles de biocarga elevada: exudado que aumenta sin causa, granulación que sangra fácil, olor de nueva aparición, borde «enfadado», herida que no avanza. (No es diagnóstico definitivo — es señal para evaluar NERDS.)
Elige un objetivo — solo uno
Apósitos por familias — sin casarse con marcas
| Situación del lecho | Familia de apósito | Matiz importante |
|---|---|---|
| Exudado moderado–alto | Foam / superabsorbente | Si hay fuga y maceración, muchas veces no es «falta de absorción»: es falta de retención + sellado + tamaño adecuado. |
| Fibrina persistente / lecho estancado | Desbridamiento enzimático o autolítico + antimicrobial si procede | Si sospechas biocarga: plata, PHMB, cadexómero o miel médica con objetivo y fecha de revisión. No en modo indefinido. |
| Lecho seco / dolor al retirar | Malla siliconada + primario no adherente + humedad controlada | Asegúrate de no estar sobreabsorbiendo con un foam que era correcto hace dos semanas y ya no lo es. |
| Granulación madura / epitelización | Malla siliconada o hidrocoloide fino | Mínimo trauma en el cambio. La epitelización es fina y se rompe fácil. |
2. Borde: donde se decide si la herida cierra o se queda en modo crónico
El borde es el chivato. Si el borde no trabaja, el cierre no llega — aunque el lecho esté perfecto. La evaluación del borde es la que te dice si estás tratando la herida o solo la estás manteniendo.
Qué señales buscas
Qué patologías suelen estar detrás de un borde que no avanza
- Úlcera venosa con edema persistente: sin compresión efectiva o con mala adherencia al vendaje, el borde no puede avanzar contra la presión del edema.
- Componente arterial o isquemia: dolor desproporcionado, frialdad, peor por la noche, localización distal. El borde no tiene flujo suficiente para migrar.
- Pie diabético: la combinación de presión + neuropatía + perfusión variable bloquea el borde incluso cuando el lecho parece razonablemente limpio.
- LPP sin descarga real: la presión o la cizalla siguen actuando aunque el apósito sea el correcto. El borde no avanza porque el daño se reinicia en cada contacto.
- Dermatitis por humedad o adhesivos que van erosionando el borde entre cura y cura.
Qué cambiar mañana si el borde está parado
- Si el borde está macerado: no persigas el lecho — persigue la fuga. Tamaño + sellado + barrera perilesional.
- Si sospechas epíbole: revisa el enfoque completo. A veces requiere intervención del equipo de referencia — no solo cambiar el apósito.
- Si el borde está seco y se fisura: reduce el trauma, cambia a contacto atraumático, y asegúrate de no estar sobreabsorbiendo.
- Si el borde lleva más de 4 semanas sin avanzar con tratamiento correcto: busca la causa sistémica o estructural, no el apósito que te falta probar.
3. Piel perilesional: el indicador que más se ignora
La perilesión es el «ticket de la compra» de tu plan. Te dice exactamente si lo que estás haciendo está saliendo bien — o si lo estás pagando caro sin saberlo.
Barrera cutánea: cuándo y con qué
- Film barrera o crema con dimeticona como protección estándar antes de que aparezca la maceración. Siempre es más fácil prevenir que revertir.
- Si hay dermatitis por humedad activa: barrera + control del exudado + revisiones más frecuentes hasta recuperar la piel.
- Si la piel es muy frágil (pacientes anticoagulados, corticoides crónicos, piel senil): adhesivos de silicona suave o sistemas de fijación tubular sin adhesivo.
El triángulo-test: decisión en 30 segundos
Al terminar cada cura, elige una frase — solo una — y actúa en consecuencia:
→ Si el lecho está seco y duele al retirar: contacto atraumático + humedad controlada.
→ Si hay fibrina persistente sin avance: estrategia de preparación de lecho — objetivo y fecha de revisión, no rotación de productos.
→ Venosa: ¿hay compresión terapéutica de verdad o solo la bota puesta?
→ Presión: ¿hay descarga real o «un poquito»?
→ Diabético: ¿presión + descarga + control de humedad + revisión de la perfusión?
Barrera + tamaño mayor + mejor sellado + fijación amable + revisión en 24-48h.
Si la piel sigue rompiéndose a pesar de esto: hay algo en el sistema completo — apósito, técnica, frecuencia o causa subyacente — que no está resuelto.
Tres casos reales traducidos — para mañana por la mañana
El mini-reto de los 7 días
Y al retirar en la siguiente cura, vuelve al triángulo: lecho → borde → piel.
Te prometo una cosa: cuando decides por objetivo + revisión, dejas de adivinar. Y las heridas empiezan a decirte mucho más de lo que te decían cuando ibas directamente al apósito.
Si esto te sirvió, pásaselo a una compañera. En heridas complejas, compartir criterio vale más que compartir productos.