Hay heridas que no están mal.
El lecho está aceptable, no hay infección clara, el paciente cumple… y aun así no avanzan.
Cambias apósitos, ajustas curas, pasan las semanas y la úlcera sigue ahí. Esa es exactamente la situación para la que existe esta técnica: los microinjertos autólogos en sello.
No es cirugía mayor. No necesita quirófano. Y el papel de enfermería no es secundario — es donde se decide si el injerto prende o fracasa.
Qué son y cómo actúan
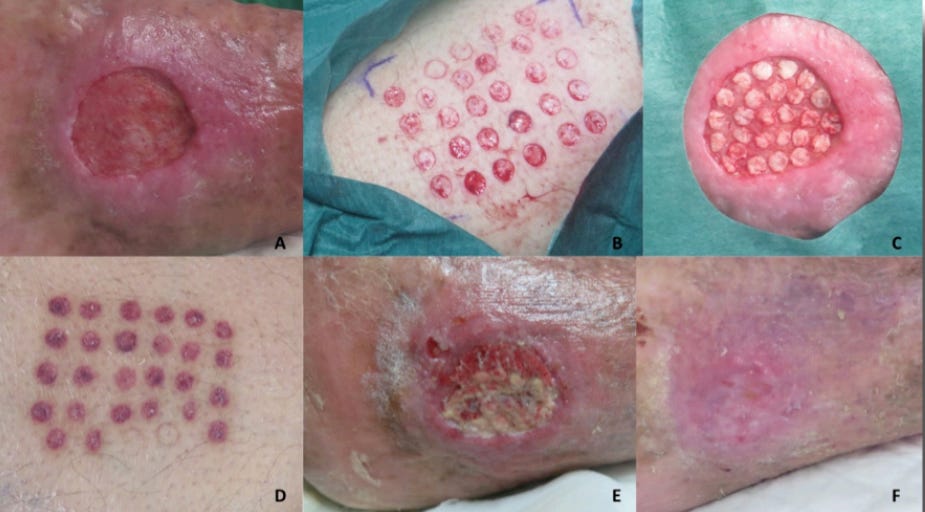
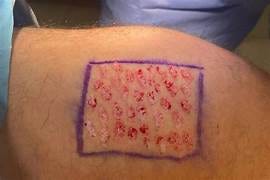
Los microinjertos en sello son pequeños fragmentos de piel de grosor parcial, obtenidos del propio paciente — habitualmente del muslo — que se colocan sobre la herida en forma de islas separadas entre sí.
No buscan cubrir toda la lesión. Ese es el error conceptual más frecuente cuando se explica esta técnica. Los microinjertos no son un parche. Son focos activos de cicatrización distribuidos sobre el lecho.
Por eso funcionan incluso cuando el lecho no es perfecto. No dependen de que el tejido receptor esté en condiciones óptimas — dependen de que esté vivo y tenga algo de vascularización. Ese es el umbral que hay que evaluar antes de indicarlos.
Cuándo tiene sentido plantearlos
Aquí entra el criterio clínico, no el protocolo. El mejor escenario es una herida con tejido de granulación viable, exudado controlado, carga bacteriana baja y superficie superficial o parcialmente superficial. Pero la realidad del turno raramente es ese escenario ideal.
La experiencia clínica en unidades especializadas muestra que aunque no prendan todos los injertos, muchas heridas aceleran su cicatrización y duelen significativamente menos. Para el paciente que lleva meses con una herida sin avanzar y cada cura es un suplicio, ese efecto analgésico precoz es ya un cambio sustancial.
En qué tipo de heridas
- Úlceras venosas refractarias
- Úlceras mixtas con flujo suficiente
- Pie diabético neuropático estancado
- Úlceras por presión grado II-III
- Heridas crónicas recalcitrantes de cualquier etiología
- Especialmente útiles cuando el dolor limita la cura
- Cuando se busca opción ambulatoria y coste-efectiva
- Pioderma gangrenoso — riesgo de patergia en la zona donante
- Infección activa no controlada
- Isquemia crítica sin revascularización previa
- Herida con componente autoinmune activo no tratado
Beneficios que sí se notan
No en teoría. En práctica clínica.
Limitaciones y riesgos — para no idealizar
- Buena preparación del lecho previa
- Experiencia de quien lo realiza
- Trabajo en equipo coordinado
- Seguimiento estrecho post-procedimiento
- Procedimiento largo en heridas extensas
- Cansancio del paciente durante el proceso
- A veces necesita repetir sesiones
- No disponible en todos los centros
- Sangrado mínimo en zona donante
- Bajo riesgo de infección
- Fracaso parcial si no hay inmovilización adecuada
- Patergia en pioderma gangrenoso
El papel de enfermería: donde está el éxito
En esta técnica, la enfermera no «ayuda». La sostiene. El prendimiento del injerto depende más de lo que ocurre en las horas y días posteriores que del procedimiento en sí — y eso es terreno de enfermería.
- Preparación del lecho: desbridamiento previo, control de biocarga, equilibrio de humedad
- Colocación correcta de los microinjertos — distribución en isla, separación adecuada
- Elección de la interfase atraumática — malla siliconada como primario de elección
- Protección de la zona donante — hidrofibra o alginato hasta epitelización completa
- Control del exudado: ni exceso ni desecación — el equilibrio de humedad es crítico en las primeras 72h
- Asegurar inmovilización y reposo — cada movimiento puede desprend er injertos recién colocados
- Primera revisión a los 3-5 días sin levantar el primario si es posible
- Educación real al paciente: qué puede y no puede hacer, señales de alarma, importancia del reposo
Se pierde en el edema mal controlado,
en el «vamos a mirar mañana»,
en no respetar los tiempos.
Eso es criterio clínico enfermero.