Parece ciencia ficción. Pero llevan haciéndolo desde los años 90. Y antes de eso, de una forma bastante más rudimentaria, lo hacían los romanos.
Sí. Los romanos tenían «succionadores de heridas» en el ejército. Soldados cuyo trabajo era succionar heridas de batalla con la boca. Los consideraban tan útiles que eran indispensables en campaña.
La TPN moderna es básicamente eso. Pero con una máquina, una esponja y evidencia científica. Mucho mejor para todos.

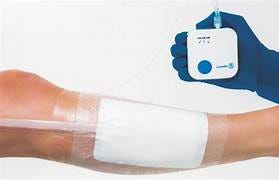
Dispositivo portátil de TPN — lo que antes era solo de hospital ahora llega a domicilio
🔬 Qué está pasando dentro de la herida
La TPN aplica presión subatmosférica (negativa) sobre el lecho de la herida de forma continua o intermitente. Y eso desencadena varias cosas a la vez:
Macrodeformación
Los bordes de la herida se acercan mecánicamente. Reducción del tamaño de la herida de forma pasiva. También retira el exudado y los residuos inflamatorios que frenan la cicatrización, reduce el edema local y mejora la perfusión tisular.
Microdeformación
La esponja ejerce tensión a nivel celular, estimulando la proliferación de fibroblastos y la angiogénesis. Crea un entorno húmedo y protegido. Llega más oxígeno al tejido. Los dos mecanismos ocurren simultáneamente.
No es solo «aspirar el exudado». Es cambiar el entorno mecánico y biológico de la herida. Esa diferencia explica por qué funciona cuando los apósitos convencionales ya no dan más de sí.
📋 Cuándo tiene sentido usarla — y cuándo no
La TPN brilla en heridas que se han quedado atascadas. No es el primer paso, es el siguiente cuando lo básico ya no avanza.
✓ Indicaciones principales
🩹Heridas crónicas estancadas (úlceras venosas, LPP III-IV, pie diabético)
🔪Dehiscencias quirúrgicas y heridas postquirúrgicas complejas
💥Heridas traumáticas con gran pérdida de tejido
🏗️Preparación del lecho antes de injerto o cierre quirúrgico
🛡️Profiláctico en incisiones cerradas de alto riesgo (obesidad, diabetes, reintervención)
✗ Contraindicaciones absolutas
🚫Heridas malignas — estimula proliferación celular, peligroso
🚫Fístulas no entéricas no exploradas
🚫Tejido necrótico no desbridado como único lecho
🚫Vasos u órganos expuestos sin protección
🚫Osteomielitis no tratada
El error más frecuente: ponerla sobre una herida con necrosis sin desbridar antes. La TPN no desbrida. Necesita un lecho limpio o con granulación para funcionar. Si pones la esponja sobre tejido muerto, solo estás aspirando tejido muerto.
⚙️ Los parámetros que nadie te explica bien

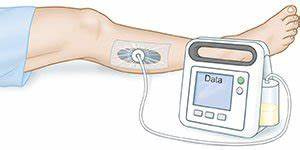
Componentes del sistema TPN — esponja, sellado y depósito de exudado
| Parámetro | Opciones | Criterio clínico |
|---|
| Modo de succión |
Continua / Intermitente |
Continua = más cómoda. Intermitente = puede estimular más granulación pero genera más dolor. La mayoría de protocolos empiezan en continua. |
| Presión |
80–125 mmHg |
La evidencia no muestra diferencias clínicas relevantes entre 80 y 125 mmHg. Si hay dolor, bajar la presión es perfectamente válido. |
| Tipo de esponja |
Negra (poliuretano) / Blanca (polivinílica) |
Negra: más porosa, estimula más la granulación, heridas profundas. Blanca: más densa, menos traumática, tejido frágil o perilesión delicada. |
| Frecuencia de cura |
Cada 4–6 días |
Más frecuente si hay infección activa o exudado muy alto. Menos frecuente si la herida evoluciona bien y el tejido es frágil. |
🏠 Lo que está cambiando ahora mismo
Hasta hace poco la TPN era cosa de hospital. Máquinas grandes, pacientes ingresados, enfermería especializada. Eso está cambiando rápido.
Los dispositivos portátiles de un solo uso — PICO, Avelle, Prevena — han abierto la puerta a la TPN domiciliaria. Son más ligeros, más silenciosos, desechables y no requieren conexión eléctrica permanente. El paciente puede ducharse, moverse, dormir con ellos.
Esto tiene implicaciones directas para enfermería de Atención Primaria: cada vez más vais a recibir pacientes en domicilio con estos dispositivos. Y la clave es saber cuándo va bien, cuándo va mal y cuándo hay que llamar.
🚨 Señales de que algo no va bien
📢
La máquina no mantiene el sellado
Revisar el apósito adhesivo — puede haber fuga en zonas de pliegue, prominencia o movimiento. El sellado debe ser hermético para que la presión negativa actúe.
🟤
Exudado muy oscuro o con olor muy intenso de repente
Revisar infección. Un cambio brusco en el carácter o el olor del exudado en el depósito es una señal clínica que requiere evaluación de la herida.
⚡
Dolor que aumenta progresivamente
Bajar la presión — es perfectamente válido clínicamente — o revisar si la esponja está en contacto con una estructura sensible. La TPN no debería ser dolorosa en reposo.
📏
La herida no reduce tamaño en 2 semanas
Revaluar si la TPN es la opción correcta o si hay un factor causal sin resolver. La TPN no puede sustituir a la compresión en la venosa, a la descarga en el pie diabético, o al control glucémico en el diabético descontrolado.
✅ Lo que dice la evidencia hoy
La TPN funciona. Eso está claro. Reduce el tiempo de cicatrización, disminuye las infecciones, mejora los resultados en pie diabético y heridas quirúrgicas, y reduce estancias hospitalarias.
Pero hay algo que la evidencia también dice y que se menciona menos: la calidad de los estudios sigue siendo irregular. Muchos tienen muestras pequeñas, protocolos heterogéneos y poco seguimiento.
La TPN con instilación (TPNi) — que alterna succión con irrigación de solución salina o antiséptica — sí tiene ahora evidencia de nivel alto reduciendo infecciones de sitio quirúrgico. El resto sigue siendo prometedor pero con matices.
Esto no significa que no funcione. Significa que hay que usarla con criterio, no como sustituto de resolver la causa subyacente. Una herida venosa sin compresión no va a cerrar con TPN. Un pie diabético sin descarga tampoco.
La TPN cambia el entorno de la herida. Pero si no cambias el entorno del paciente, la herida vuelve.
¿Has usado TPN en domicilio o en tu unidad? ¿Qué es lo que más te cuesta del manejo? Cuéntame — me ayuda a saber qué profundizar.
— La Dosis Diaria 🩺