En este post
Si ves una herida con tejido amarillo, se desbrida. Así, sin más.
Ves amarillo, actúas. Es casi un reflejo.
El problema es que bajo ese amarillo pueden estar pasando tres cosas completamente distintas. Y cada una responde a una estrategia diferente. Tratarlas igual es una de las razones más frecuentes por las que una herida no avanza aunque estés haciendo «lo correcto».
Tres tejidos, un solo color
Cuando miras un lecho con tejido amarillo, estás viendo uno de estos tres escenarios — o una combinación de ellos:
Fibrina
Nació para ayudar. El problema llega cuando se queda.
La fibrina se forma durante la fase inflamatoria como parte de la cascada de coagulación: su función inicial es sellar la herida. El problema llega cuando la inflamación se cronifica: la fibrina se acumula, se compacta y forma tapones o placas que bloquean la progresión hacia la granulación. La herida se queda atrapada en fase inflamatoria, mirando hacia atrás en lugar de avanzar.
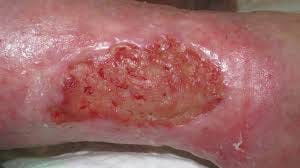
Esfacelo
Nunca fue útil. Solo retirarlo.
Es tejido desvitalizado desde el principio: colágeno desnaturalizado, células inflamatorias muertas, bacterias, detritos celulares. Una barrera física que impide la granulación, favorece la colonización bacteriana y mantiene la herida en un bucle inflamatorio sin salida. No hay nada que recuperar en él.
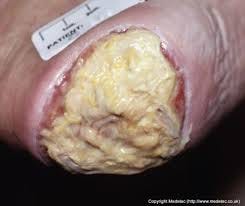
Biofilm
El que más problemas genera cuando no se identifica.
El biofilm no es tejido muerto: es tejido vivo. Una comunidad bacteriana organizada, protegida por una matriz de polisacáridos que la hace casi impenetrable a los antibióticos y a muchos antisépticos. Puede coexistir con esfacelo y fibrina en el mismo lecho, al mismo tiempo.
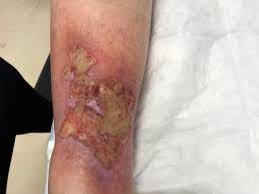
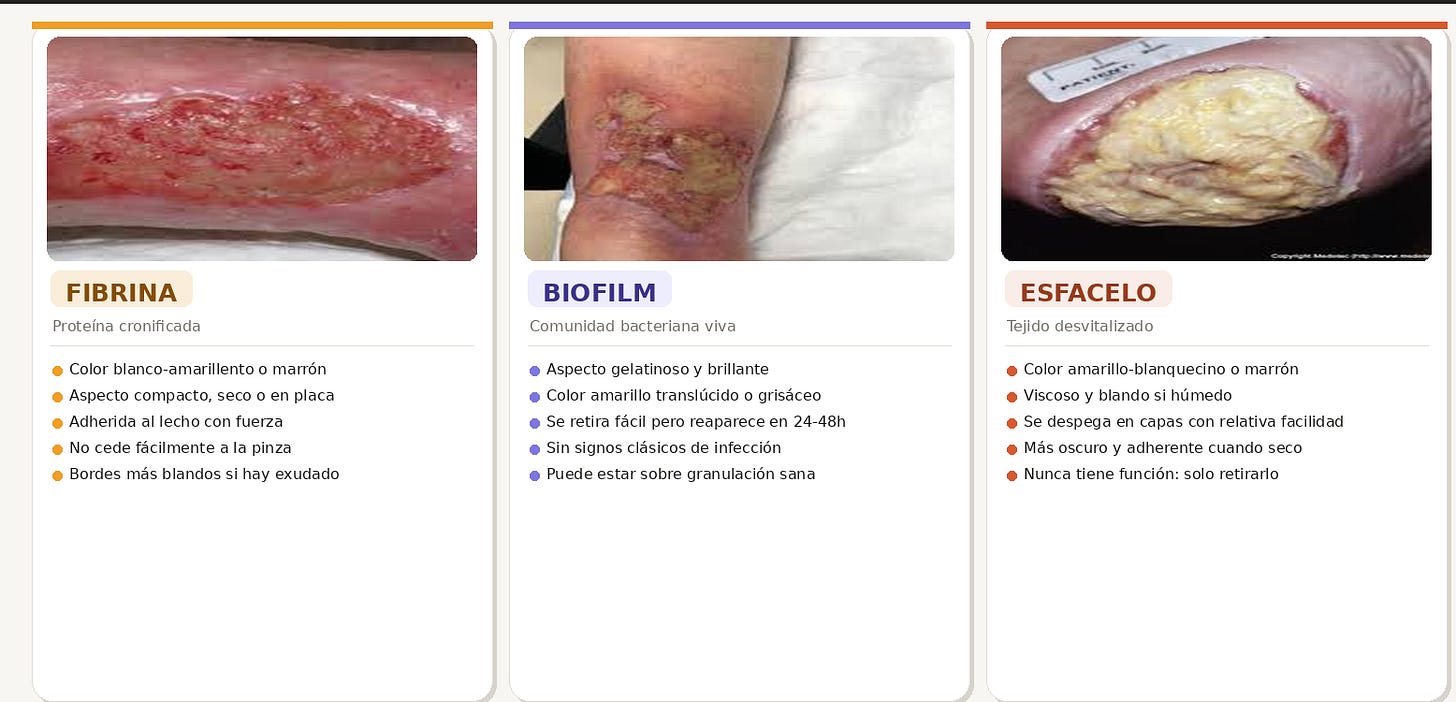
Tres tejidos amarillos. Tres estrategias distintas. Las diferencias clave para distinguirlos en el turno.
Lo que ves y lo que tocas: cómo distinguirlos en el turno
No siempre tendrás certeza absoluta. Pero hay señales que orientan mucho.
La fibrina tiende a ser más compacta, más densa. Color blanco-amarillento o marrón oscuro. Se adhiere al lecho con fuerza, forma placas que resisten cuando intentas levantarlas con la pinza. Si la herida está seca, la placa es dura. Si hay algo de exudado, puede ablandarse en los bordes pero mantenerse firme en el centro.
El esfacelo tiene una consistencia más viscosa, más blanda. Cede con más facilidad. Se despega en capas. Su color varía según el grado de hidratación: más húmedo tiende a ser más claro y gelatinoso; más seco se oscurece. Si puedes levantarlo sin mucha resistencia con la cureta o la pinza, probablemente sea esfacelo.
El biofilm tiene algo que lo delata: reaparece. Tiene un aspecto gelatinoso, a veces brillante, que puede confundirse con esfacelo húmedo. La diferencia está en la velocidad. Si desbridaste ayer y hoy ya hay tejido amarillo-brillante de nuevo, tienes biofilm. La prueba del día siguiente es uno de los datos diagnósticos más fiables que tienes sin material adicional.
Los tres pueden estar en la misma herida a la vez. La evaluación tiene que ser por zonas, no global.
La secuencia de evaluación antes de tocar nada
1
Primero mira sin tocar
Observa el color, el brillo, la distribución del tejido. ¿Es uniforme o hay zonas distintas? ¿Hay áreas gelatinosas mezcladas con placas más secas? Un lecho con zonas distintas casi siempre tiene más de un tipo de tejido.
2
Humedece si el tejido está seco
Aplica suero fisiológico templado antes de intentar retirar nada. El tejido húmedo da mucha más información: el esfacelo se vuelve más blando y más fácil de distinguir de una placa fibrinosa. Y el biofilm, al humedecerse, muestra su brillo característico.
3
Toca con la cureta sin presión excesiva
¿Cede? ¿Resiste? ¿Al retirar un fragmento ves tejido granulado sano debajo, o más tejido no viable? Eso te dice si estás en la superficie o si el problema es más profundo.
4
Anota mentalmente si hay zonas distintas
Si en el centro hay placa fibrinosa compacta y en los bordes hay algo gelatinoso brillante, tienes dos problemas y necesitas dos estrategias. No un solo apósito para todo el lecho.
Los errores que más semanas cuestan
Enzimático sobre biofilm. Los enzimáticos actúan sobre proteínas desnaturalizadas. El biofilm es una matriz de polisacáridos. La química no encaja. Resultado: semanas sin avance, cambio de apósito, más semanas. Y el biofilm sigue ahí.
Autolítico sobre fibrina compacta. Útil en fibrina blanda. En una placa densa, no tiene fuerza suficiente. Puedes tener semanas un hidrocoloide encima sin conseguir nada.
No ver que coexisten. El más frecuente. Se trata el esfacelo, se ignora el biofilm de debajo. Si solo tratas uno, el otro sigue bloqueando. La herida avanza a medias, o no avanza.
La estrategia según lo que ves
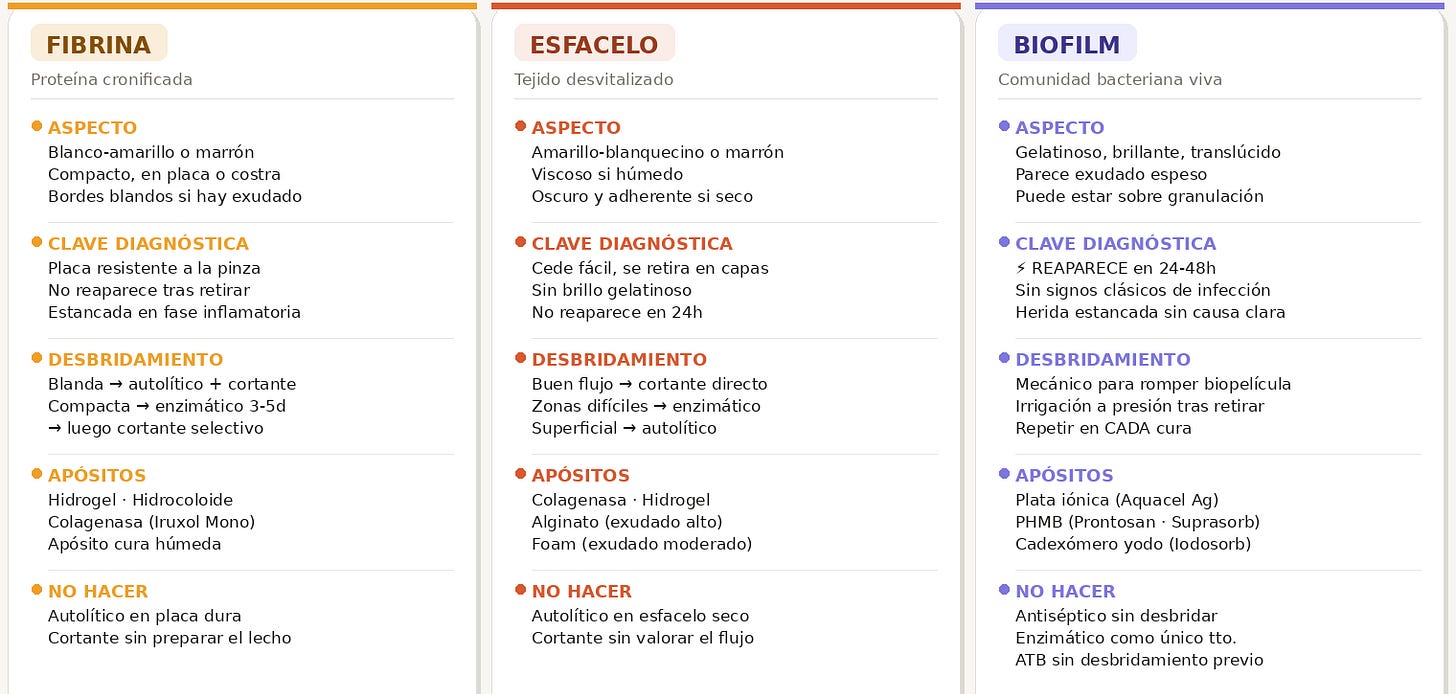
Estrategia de desbridamiento según el tipo de tejido — no es lo mismo fibrina blanda que biofilm recurrente
Fibrina blanda
Hidrogel o apósito húmedo para reblandecer. Nunca foam seco encima — anularía el efecto. A los 3-5 días la placa habrá cedido: ese es el momento del cortante. No fuerces lo que todavía resiste.
Fibrina compacta en placa
Enzimático primero para reblandecer, cortante después para retirar. En ese orden. Al revés no funciona.
Esfacelo blando
Cortante conservador directo. Trabaja en capas, no en profundidad. Para cuando el tejido resista o aparezcan puntos de sangrado puntiforme: señal de que estás en tejido viable. Si el paciente tiene dolor intenso, para antes.
Biofilm
1. Desbridamiento mecánico para romper la biopelícula · 2. Irrigación a presión — jeringa 20ml + aguja 18G — el antiséptico sin irrigar previo no penetra la matriz · 3. Apósito de plata o PHMB en contacto directo con el lecho. Sin el paso 2, el ciclo se repite: desbrides, vuelve, desbrides, vuelve.
Cuándo derivar
Tres señales de que la cura local no es suficiente:
- Más de 3 semanas con el mismo tejido no viable a pesar del desbridamiento correcto → busca lo que no está resuelto fuera de la herida: perfusión, glucemia, nutrición, presión venosa.
- Tejido no viable en más del 50% del lecho con herida profunda o afectación de estructuras → valora unidad especializada o desbridamiento quirúrgico.
- Sospecha de osteomielitis: hueso visible o palpable, herida que no avanza en pie diabético o LPP grado IV, dolor desproporcionado → el tejido no viable es solo la punta del iceberg.
Para llevarte al turno
Antes de elegir el desbridamiento, tres preguntas:
①
¿Es compacto y resistente, o blando y fácil de retirar? → Fibrina densa vs esfacelo.
②
¿Ha vuelto rápido tras la última cura? ¿Tiene brillo gelatinoso? → Sospecha biofilm.
③
¿Hay zonas distintas en el mismo lecho? → Evalúa por zonas, no como un conjunto.
Antes de elegir cómo desbridar, asegúrate de saber qué estás desbridando. Porque el tejido amarillo no es una indicación. Es una pregunta que estás obligada a responder primero.
¿Has tenido alguna herida donde tardaste en identificar el biofilm? ¿Qué fue lo que te hizo sospechar al final? Cuéntame. Leo todos los mensajes.
— La Dosis Diaria 🩺